国庆节之际,山东大学附属儿童医院神经外科取得诊疗技术重大突破——成功为一名5月龄患儿实施“颅内多发动静脉瘘介入栓塞+内镜下血肿清除”复合手术。目前患儿术后恢复良好,已顺利康复出院。
复合手术是打破传统外科、介入科、影像科等学科边界的创新治疗模式,其核心是在配备DSA血管造影机、CT、MRI等先进影像设备的专用复合手术室内,由多学科团队(如神经外科、心外科、血管外科、介入科医生等)协作,同步或序贯完成“外科手术”与“介入操作”,最终实现“1+1>2”的治疗效果,尤其适用于复杂、高危且单一治疗手段难以解决的疾病。
危急病例:襁褓婴儿突发颅内重症
5月龄的小明(化名)近期无明显诱因出现发热与喷射性呕吐,当地医院对症治疗2天后,症状未得到任何缓解。再次就诊时,颅脑CT检查提示其颅内存在大块血肿。令人困惑的是,婴儿并无头部外伤史,为何会出现脑内大块血肿?家属与当地医生均陷入困惑。
随后,小明被紧急转诊至山东大学附属儿童医院神经外科。科室主任王广宇带领团队立即为患儿开展进一步检查,结果显示:小明脑内不仅有1处巨大血肿,还同时存在2处大型动脉瘤样突起——这一复杂病情正是导致其颅内血肿的关键原因。
精准方案:多学科协作制定复合手术预案
针对小明的特殊病情,王广宇主任团队迅速展开病例讨论,最终确定手术方案:采用复合手术模式,先行神经介入弹簧圈联合Onyx胶栓塞动脉瘤,同期实施颅内血肿清除术。为最大程度降低手术创伤(婴幼儿颅内空间狭小、组织脆弱),团队特别加入神经导航引导穿刺技术,配合内镜下血肿清除操作,在精准定位的同时减少对脑组织的损伤。
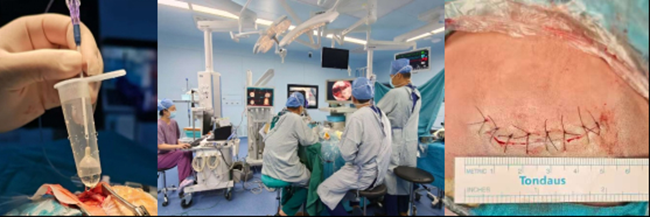
攻坚克难:近20名医护协同完成首例突破
此次手术是山东大学附属儿童医院神经外科开展的首例复合手术,集结了麻醉科、介入导管室、手术室、神经外科、电生理监测科等多个科室的近20名医护人员。术中,各团队高效衔接、精诚协作,严格遵循术前预案完成每一步操作——从介入栓塞动脉瘤(术后影像显示栓塞后的动脉瘤已无显影),到神经导航引导下精准穿刺,再到内镜下彻底清除颅内血肿,全程操作规范、节奏紧凑。
技术里程碑:婴幼儿脑血管诊疗跻身省内顶尖
手术的成功,标志着山东大学附属儿童医院已具备处置复杂、高难度中枢神经系统血管疾病的成熟能力。这一突破为后续更多疑难婴幼儿神经血管疾病患者提供了更安全、高效的治疗选择,也为医院多学科协作诊疗模式的深化积累了宝贵经验。(来源:新黄河)


